Пролапс – это патологический синдром, при котором створки сердечного клапана не могут плотно сомкнуться и «прогибаются» (пролабируют) против тока крови. В большинстве случаев порок имеет благоприятное течение и не проявляется симптомами. Однако увеличение выраженности пролапса может привести к появлению характерной симптоматикой и необратимому повреждению сердца.
Пролапс митрального клапана что это, чем опасен? Как своевременно заподозрить развитие этого синдрома, предотвратить возможные осложнения, вы узнаете из данной статьи.
Основы анатомии сердца
Сердце состоит из двух половин: артериальной (левой), по которой течет насыщенная кислородом кровь, и венозной (правой). Каждая из них состоит из двух отделов – предсердия (верхнего) и желудочка (нижнего). Их разделяют специальные клапаны, участвующие в обеспечении правильного направления кровотока.
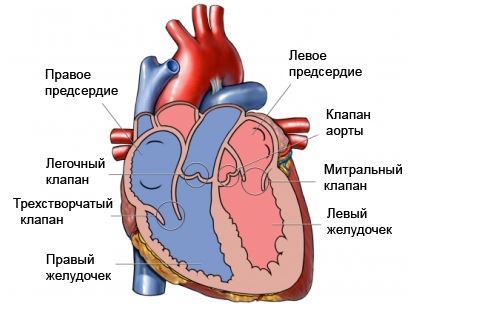
Всего в сердце существует четыре клапана:
- 2 предсердно-желудочковых: митральный (левый) и трикуспидальный (правый).
- Аортальный – между левым желудочком и аортой.
- Пульмональный – между правым желудочком и легочным стволом.
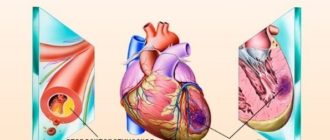
Пролапс митрального клапана – это синдром (сокращенно – ПМК), характеризующийся неполным смыканием створок левого предсердно-желудочкового клапана и «выпячиванием» его створок в полость левого предсердия.
Распространенность заболевания
Точно высказаться о частоте встречаемости этого клапанного нарушения не представляется возможным, так как часто синдром протекает бессимптомно и не выявляется в течение жизни. Распространенность форм пролапса, сопровождающихся клинической картиной, составляет около 2-5% от всего населения.
Патология реже возникает у мужчин, возраст дебюта составляет около 14-16 лет.
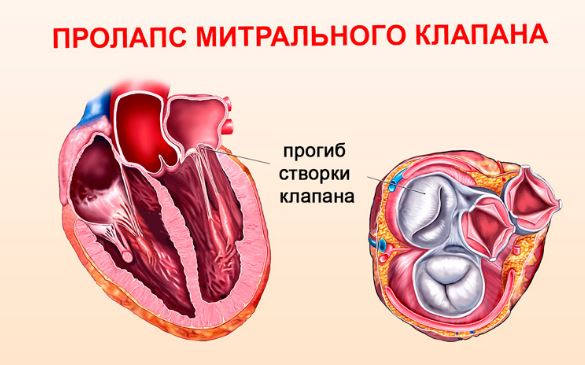
Причины и виды пролапса
Пролапс митральных створок классифицируется в зависимости от этиологии его развития на первичный и вторичный. Для первого варианта наиболее характерен дебют в молодом возрасте, скрытое или малосимптомное течение с постепенным нарастанием клинической картины. Второй вариант возникает чаще у людей после 40 лет, проявляется признаками сердечной недостаточности и требует терапевтического или хирургического лечения.
Причины, приводящие к формированию пролапса, описаны в таблице:
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления… Изучить метод…
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления… Изучить метод…
| Вид пролапса | Причина | Краткая характеристика |
| Первичный | Врожденная патология соединительной ткани (сокращенно – ННСТ) | При нарушении выработки белков, входящих в состав соединительнотканных волокон, возникает большое количество патологий, в том числе в работе клапанного аппарата.
Наиболее распространенные ННСТ это:
|
| Наследственная миксоматозная дегенерация клапанов | Изменения в микроскопическом строении клапана приводят к его утолщению и нарушению смыкания его стенок. | |
| Семейный первичный пролапс – врожденный порок сердца (ВПС) | В большинстве случаев данное генетическое нарушение приводит к укорочению мышц или сухожильных тяжей (хорд), прикрепляющихся к клапанным створкам. | |
| Дефицит магния | Снижение количества этого элемента в крови становится причиной нарушения работы ферментов, отвечающих за выработку соединительнотканных белков. Первой структурой, реагирующей на это изменение, являются сердечные клапаны. | |
| Гиперкатехоламинемия | Увеличение концентрации гормонов-катехоламинов приводит к усилению тонуса мышц, отвечающих за работу клапанного аппарата и развитию пролапса.
Гиперкатехоламинемией сопровождаются следующие болезни и состояния:
|
|
| Вторичный | Ишемическое заболевание сердца | Проявляет себя при закупорке сердечных сосудов и дефиците притока крови к миокарду. Сопровождается загрудинными болями, возникающими после физической нагрузки, и необратимыми изменениями в структуре органа. |
| Гипертрофическая и дилатационная кардиомиопатии | Кардиомиопатия – это нарушение структурной организации сердца, проявляющееся утолщением его стенок или увеличением размеров полостей. Является генетическим заболеванием, дебютирует, как правило, в молодом возрасте. | |
| Системные болезни соединительной ткани | При ряде болезней клетки-защитники начинают вырабатывать антитела против здоровых структур соединительной ткани. В результате повреждается большое количество органов, в том числе клапаны сердца.
К данной группе болезней относятся:
|
|
| Острая ревматическая лихорадка | На данный момент это редкое заболевание, возникающее из-за специфического действия стрептококковой инфекции на организм. Сопровождается преимущественным поражением суставов и клапанного аппарата сердца. | |
| Эндокардит | Группа воспалительных заболеваний сердца, поражающих его различные слои (внутренний – эндокардит; средний – миокардит; весь орган – панкардит). Может сопровождаться выраженным болевым синдромом, «перебоями» в ритме и быстрым увеличением размеров сердца. | |
| Мио- и панкардиты |
Помимо классификации пролапса в зависимости от причины его формирования, согласно Европейским клиническим рекомендациям, данный синдром разделяют по степени выраженности нарушения работы клапанов. Она оценивается в процессе ультразвукового исследования и интерпретируется следующим образом:
| Степень пролапса | Отклонение клапана внутрь предсердия, мм |
| I | 3-6 |
| II | 6-9 |
| III | более 9 |
Для оценки выраженности обратного заброса крови через приоткрытые и «провисающие» клапанные створки (регургитации) существует несколько независимых методов оценки. УЗИ-специалист сам определяет предпочтительный способ, ниже приведены наиболее распространенные из них:
| Степень регургитации | Площадь струи обратного тока крови (SструиМР), см2 | Соотношение SструиМР к площади левого предсердия (SструиМР/SЛП), % | Фракция регургитации – процент от общего количества «прокачиваемой крови» (ФР), % | Площадь пространства между сомкнутыми створками (ERO), см2 |
| I | 1-4 | менее 20 | менее 30 | менее 0,2 |
| II | 5-7 | 21-40 | 31-39 | 0,2-0,29 |
| III | 8-10 | 41-80 | 40-49 | 0,29-0,39 |
| IV | более 11 | более 80 | более 50 | более 0,4 |
Классификации по стадиям данной патологии не существует.
Симптомы ПМК
В большинстве случаев, даже если длительно существует пролапс митрального клапана, симптомы у пациента могут не возникать. Этот синдром может выявляться случайно в ходе профилактического УЗИ сердца или обследования по поводу другого заболевания.
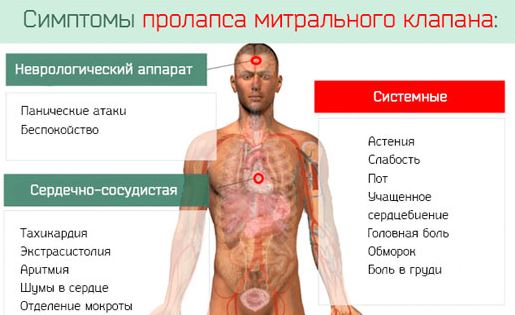
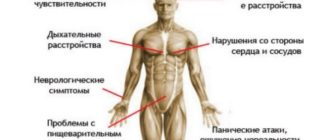
При митральной регургитации I-II степени пациент может предъявлять жалобы на:
- постоянную усталость;
- быструю утомляемость при физической нагрузке;
- появление одышки при сильном стрессе, физических упражнениях;
- эпизодические «перебои» в работе сердца (чаще означает наличие экстрасистол или фибрилляции предсердий).
Более выраженные нарушения кровотока приводят к клинической картине левожелудочковой сердечной недостаточности:
- Появление сухого постоянного кашля, переходящего со временем во влажный с хрипами.
- Развитие одышки при небольшой физической нагрузке.
- Нарушения дыхания в положении «горизонтально лежа». Для комфортного сна пациенту необходимы высокие подушки для придания возвышенного положения головного конца.
Прогрессирование нарушений кровотока приводит к присоединению признаков правожелудочковой недостаточности:
- Плотных отеков на руках, ногах. При тяжелой степени – они возникают по всему телу.

- Деформации ногтей и пальцев рук – ногти становятся выпуклыми с выраженной продольной исчерченностью (вид «часовых стекол»), на пальцах появляются утолщения в области концевых фаланг (вид «барабанных палочек»).
- Чувство «тяжести» в правом подреберье и непосредственно под грудиной – возникает из-за плотного отека под капсулой печени.
Особенности у детей
Наличие в детском возрасте пролапса митрального клапана практически всегда свидетельствует о его первичной природе. Клиническая картина этого синдрома как у взрослых, однако у детей чаще проявляются другие признаки нарушения структуры соединительной ткани. Наиболее распространенные из них это:
- воронкообразная форма грудной клетки – наличие характерного углубления в нижней трети или непосредственно под грудиной;
- гиперэластичная кожа;
- возможность переразгибания локтевых, коленных суставов, гипермобильность других суставов;
- удлиненные пальцы на руках;
- появление стрий («растяжек») и шрамов на коже бедер, спины.
При отсутствии симптомов поражения клапанного аппарата сердца и наличии вышеуказанных признаков рекомендуется проведение эхокардиографии для выявления пролапса и других структурных нарушений в органе.
Диагностика болезни
Заподозрить наличие пролапса левого предсердно-желудочкового клапана можно на основании комплексного клинического обследования, включающего:
- Сбор жалоб и выявление характерных симптомов сердечной недостаточности, неспецифических признаков поражения сердца.
- Опрос и поиск указаний в прошлом на возможные причины развития заболевания.
- Осмотр с целью обнаружения признаков сердечной недостаточности и ННСТ, исключение других возможных причин плохого самочувствия.
- Выслушивание (аускультацию) легких и сердца для выявления признаков отека легких и патологических сердечных шумов.
Подтвердить наличие диагноза «пролапс митрального клапана» (I 34.1 код по МКБ-10) и определить степень выраженности клапанного нарушения можно с помощью эхокардиографии – ультразвукового исследования сердца. Существуют два основных варианта проведения УЗИ:
- Доплерография – методика, позволяющая объективно оценить скорость кровотока внутри органа, сделать вывод о наличии патологического «заброса» крови в обратном направлении.
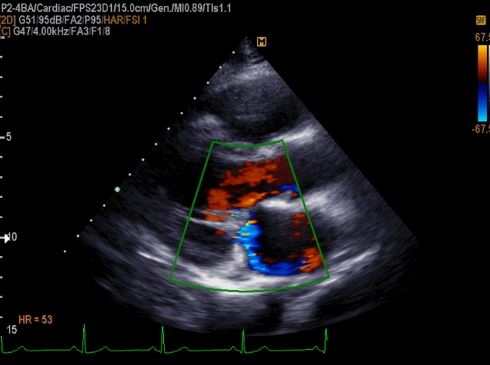
Пролапс митрального клапана на УЗИ с доплером - УЗИ с дуплексным сканированием – дополненная доплерографическая методика, дополнительно определяющая направления тока крови внутри полостей, помимо измерения объемных скоростей.
Для диагностики нарушений ритма дополнительно рекомендуется проведение электрокардиографического исследования и суточного мониторирования ЭКГ (холтеровское обследование).
Лечение
Наблюдение за пациентами с бессимптомным течением синдрома – наиболее правильная тактика ведения данной группы больных. При отсутствии регургитации, незначительном поражении створок клапана осложнения пролапса возникают крайне редко и прогноз является благоприятным.
Дополнительно снизить риск прогрессирования синдрома и его негативных последствий можно путем выполнения следующих рекомендаций:
- Включать в ежедневный график дозированную физическую нагрузку. Оптимальный ее вариант – пешая ходьба не менее 60 минут в день или около 10 тыс. шагов. В качестве альтернативы можно использовать плавание, велоспорт или ходьбу на лыжах.
- Отказаться от приема стимуляторов: энергетических напитков, растворимого кофе, никотина, крепкого алкоголя.
- При постоянной гипотонии (систолическом артериальном давлении менее 90-100 мм рт.ст.) следует увеличить количество потребляемой суточной жидкости.
- При наличии тревожного расстройства, депрессии, гипотиреоза рекомендуется устранение данных патологий перед началом специфического лечения пролапса – вероятность исчезновения симптомов в данном случае составляет до 60%.
- Отказ от приема оральных контрацептивов из-за увеличения риска образования тромбов в сосудах.
Показания к консервативному лечению и варианты его проведения описаны ниже:
| Вариант терапии | Показания для назначения |
| Препараты ацетилсалициловой кислоты в таблетках: «Аспирин», «Кардиомагнил», «ТромбоАСС» и другие. |
|
| Антикоагулянтная терапия «Варфарином» или новыми антикоагулянтными лекарствами: «Ривароксабаном», «Апиксабаном», «Дабигатран». |
|
| Группа антиаритмических и антигипертензивных препаратов – бета-адреноблокаторы: «Бисопролол», «Небиволол», «Атенолол». |
|
Группа кардиопротективных препаратов, в том числе «Милдронат», не входят в клинические рекомендации по терапии данной патологии, однако могут быть назначены лечащим врачом при наличии показаний.
Хирургическое лечение пролапса митрального клапана заключается в восстановлении нормальной анатомической структуры каждой его створки. Операция рекомендована при отрыве сухожильных тяжей между клапанными мышцами и створками, формировании аневризмы сердца. При этом, даже если у пациента отмечается только пролапс передней створки митрального клапана, рекомендуется проводить комплексную операцию по реконструкции всей структуры.
Доказанных и эффективных методов народного лечения данного синдрома не существует.
Осложнения и прогноз при ПМК
Пролапс левого предсердно-желудочкового клапана имеет благоприятный прогноз при отсутствии регургитации крови или правильном лечении. Однако отсутствие своевременной квалифицированной медицинской помощи данной группе пациентов может привести к инвалидности и возникновению следующих опасных последствий:
- Острая митральная недостаточность. Состояние, характеризующееся быстрым развитием застоя крови в легких и левой половине сердца, что приводит к стремительному формированию отека легких. Проявляется выраженной одышкой (учащением дыхания чаще 20 движений/минуту), появлением влажных хрипов, посинением кожи, головокружением и потерей сознания.
- Хроническая митральная недостаточность. Длительно существующий застой крови в легких приводит к умеренно выраженному накоплению жидкости в альвеолах и ткани между ними. Может проявляться одышкой, возникающей при нагрузках (физических или эмоциональных), влажным кашлем, постоянной слабостью и преходящими эпизодами головокружения.
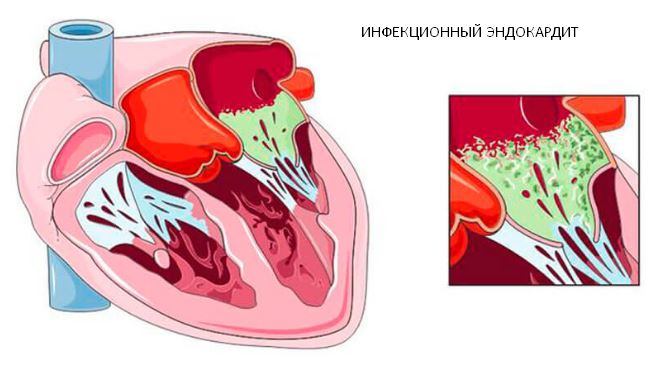
- Инфекционный эндокардит. Нарушение нормальной гемодинамики, завихрения кровотока в полостях сердца приводит к повышенному риску инфицирования внутренней стенки органа. Такая ситуация возможна при наличии в организме очага хронической (преимущественно бактериальной) инфекции и попадании микроорганизмов в кровь. При движении их по организму она может фиксироваться на клапанах и эндокарде сердца, что приводит к разрушению этих структур.
- Тромбоэмболия. Любое нарушение системного кровотока увеличивает риск закупорки сосудов, образовавшимися тромбами. При их формировании в полостях сердца могут поражаться любые внутренние органы (кроме легких), включая головной мозг, почки, печень, селезенку, кишечник и другие.
- Нарушения ритма сердца. Пролапс ассоциирован с аритмиями, наиболее часто у пациентов возникают нарушения, сопровождающиеся учащением частоты сердечных сокращений более 90 ударов/минуту (тахиаритмии).
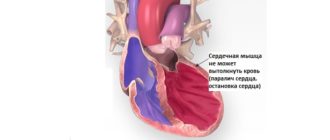
- Внезапная смерть. Любая патология структуры сердца может стать провоцирующим фактором для спонтанной асистолии – прекращения проведения электрического импульса по миокарду и сокращения органа, в дальнейшем и смерти.
При своевременной коррекции порока и назначении необходимой терапии (антиагрегантной, антикоагулянтной или антиаритмической) прогноз является благоприятным. При отсутствии лечения всегда существует риск развития осложнений, которые могут грозить летальным исходом. Служба в армии противопоказана при наличии данного заболевания.
Профилактика
Для предотвращения возникновения патологии сердца у ребенка и развития ННСТ рекомендуется проведение прегравидарной подготовки – профилактического обследования и назначение необходимых витаминов перед беременностью. Подготовка начинается не менее чем за 6 месяцев до планируемой беременности и включает в себя:
- Полное обследование будущей матери с целью выявления скрытой патологии или оценки состояния имеющихся хронических заболеваний.

- Лечение существующих инфекционных или неинфекционных болезней, в том числе патологий щитовидной железы, сердца, гинекологической патологии.
- Назначение препаратов фолиевой кислоты и витаминов группы В, с обязательным включением витаминов В6 и В12.
- Диета, исключающая избыточное потребление мучной, соленой, копченой и жирной пищи.
Профилактика вторичных клапанных нарушений неспецифична и заключается в следующих мероприятиях:
- Отказе от «привычных интоксикаций» (курения, чрезмерного употребления алкоголя, нарко- и токсикомании).
- Ведении активного образа жизни с ежедневной физкультурой (в течение не менее 60 минут). Следует отметить, что профессиональный спорт не способствует профилактике болезней сердца.
- Лечении имеющихся хронических заболеваний, способствующих формированию сердечной патологии: гипотиреоза, сахарного диабета, синдрома/болезни Иценко-Кушинга, ожирения.